Những thói quen bình thường, thậm chí tưởng tiện lợi, vô tình đào luyện cho vi khuẩn kháng kháng sinh, cơn đại dịch thầm lặng với 70 nghìn ca tử vong mỗi năm ở Việt Nam.
"Tình trạng bệnh nhân không cải thiện, chỉ số viêm tăng cao. Chuyển sang dùng Meropenem!"
Tiếng bác sĩ lạc đi giữa căn phòng, mắt không rời khỏi bảng thông số của Minh*.
Ở tuổi lên 7, đáng lẽ Minh đang loay hoay với những con số trong bảng cửu chương, chứ không phải mắc kẹt với những chỉ số đang nhảy liên tục trên màn hình, phải chịu đựng căn bệnh huyết học quái ác trong một bệnh viện tuyến đầu. Khi tủy xương suy kiệt, hệ miễn dịch của em bị bỏ ngỏ. Ban đầu, Minh được các bác sĩ cho dùng Cefepime và Amikacin - hai loại kháng sinh đầu tay để điều trị nhiễm trùng giảm bạch cầu hạt. Thế nhưng, độc lực của vi khuẩn đã vượt xa dự tính. Chỉ số viêm vẫn tăng.
Cứ ngỡ "vũ khí" Meropenem, thuộc phòng tuyến cuối Carbapenem trong các loại kháng sinh, sẽ đẩy lùi tình trạng bệnh. Song vi khuẩn nhờn thuốc mạnh đến mức Minh bị nhiễm trùng huyết và viêm phổi nặng. Kể cả Vancomycin và Linezolid cũng vô hiệu. Sau đó Minh rơi vào sốc nhiễm trùng. Rồi em hôn mê.
"Kê gì bây giờ?", trong phòng hội chẩn mọi con mắt đổ dồn vào những lựa chọn kháng sinh cuối cùng. Colistin. Tigecycline. Các loại kháng sinh mạnh nhất cũng như hàng domino đổ rạp, lần lượt thúc thủ do vi khuẩn kháng thuốc. Minh rơi vào tình trạng suy đa tạng.
"Zavicefta và Aztreonam", bác sĩ điều trị quyết định. Bộ đôi "vũ khí tối thượng", nỗ lực cuối cùng để phá vỡ lớp màng bảo vệ của những vi khuẩn vốn đã vô hiệu hóa mọi loại thuốc thông thường.
Những ngày sau đó là cuộc đua với tử thần. Minh hôn mê sâu, duy trì sự sống qua máy thở và hệ thống ECMO (tuần hoàn ngoài cơ thể). Đã có khoảnh khắc căn phòng bệnh như giãn ra khi các chỉ số có dấu hiệu ổn hơn. Nhưng rồi, những cơn ngưng tim và xuất huyết liên tục lại ập đến.
Sau hai tháng chống chọi với nhiễm trùng đa kháng thuốc, Minh đã không thể đợi được ngày trở lại trường học.
Em không phải là trường hợp duy nhất. Trả lời Tia Sáng, nhiều bác sĩ xót xa kể về những ca bệnh "kháng hết sạch thuốc", những loại thuốc từng cứu sống hàng triệu người dần mất tác dụng.
"Trong các phòng bệnh chăm sóc tích cực (ICU), nhiễm trùng kháng thuốc là một trong những nguyên nhân chính gây tử vong", TS. Nguyễn Trung Kiên, cán bộ quản lý chương trình tại Viện Dị ứng và Bệnh nhiễm trùng Quốc gia Mỹ (NIAID) nhìn nhận.
Kháng kháng sinh, thường được gọi phổ biến là "nhờn thuốc" đã được xem là một đại dịch thầm lặng, liên quan đến gần 5 triệu ca tử vong trên thế giới vào năm 2019 – gấp hơn 3 lần số ca tử vong do HIV/AIDS và sốt rét cộng lại. Riêng tại Việt Nam, bình quân mỗi năm gần 70.000 ca tử vong liên quan đến kháng kháng sinh – gấp 7 lần con số ám ảnh vì tai nạn giao thông mỗi năm. Trong đó phần lớn liên quan đến viêm phổi bệnh viện, nhiễm trùng đường tiết niệu và nhiễm trùng huyết.
Tổ chức Y tế Thế giới (WHO) xếp Việt Nam vào nhóm các nước có tỷ lệ kháng kháng sinh cao nhất thế giới (Việt Nam chiếm khoảng 5-6% tổng số ca tử vong do kháng kháng sinh toàn cầu, trong khi dân số chỉ chiếm hơn 1%). Kể cả với nhiều bệnh thông thường, trong khi ở nhiều nước chỉ cần dùng kháng sinh thế hệ đầu tiên, thì tại Việt Nam, các bác sĩ đã phải dùng đến kháng sinh thế hệ ba và bốn, hoặc kết hợp nhiều loại kháng sinh, để đạt được hiệu quả tương tự.
Phòng hồi sức cấp cứu thường là thành trì cuối cùng đầu hàng. Còn nơi khởi phát của cơn đại dịch âm thầm này lại đến từ "điểm mù" của hệ thống y tế.

Điểm mù thực sự là các "tiệm thuốc Tây", nơi ai cũng có thể dùng kháng sinh "ba không" (không đơn thuốc, không tên thuốc, không chẩn đoán) cho tiện lợi.
"Bệnh vặt ra tiệm mua chứ vào viện làm gì cho đông. Xếp hàng lấy số, chờ khám xong đến lúc mua được vỉ thuốc thì mất đứt nửa ngày", bà Hoa (Bạch Mai, Hà Nội), kể với phóng viên, trong khi đang mô tả các triệu chứng như "nhức đầu", "rát họng", "cứ nuốt là khó chịu" cho người bán thuốc. Ngay cả khi chưa bị ốm, nhiều người còn trữ phòng hờ vài viên, trước đây là "Am pi" (Ampicillin), "Tê ta" (Tetracyline), nay thường là "A mốc" (Amoxiciline).
Trong một nghiên cứu do Đơn vị Nghiên cứu Lâm sàng Đại học Oxford (OUCRU) đồng thực hiện, một người phụ nữ có con nhỏ kể khi bị ốm nhẹ, người bán cho gì uống nấy, thậm chí không nhớ tên thuốc.
Trong khi đó, số lượng dược sĩ có trình độ chuyên môn thấp hơn nhiều so với số điểm bán lẻ thuốc. Ước tính chỉ có 33,9 dược sĩ trong khi có tới 66 cơ sở bán thuốc trên 100.000 dân. Khảo sát của OUCRU ở các cơ sở bán thuốc cho thấy người bán chỉ biết về thuốc dựa trên bao bì hoặc các thông tin trôi nổi trên Internet.
Nghiên cứu khảo sát các nhà thuốc tại 40 quận, huyện ở Hà Nội, Thanh Hóa, An Giang và Cà Mau cho thấy, 92% kháng sinh được bán không phù hợp cho người lớn đến mua thuốc điều trị các triệu chứng viêm đường hô hấp trên, và gần một nửa trường hợp trẻ em có triệu chứng tiêu chảy cấp. Cũng chỉ có một nửa nhà thuốc tư vấn cho bệnh nhân về cách sử dụng kháng sinh.
Các nghiên cứu cho thấy người Việt có thói quen tự mua thuốc chữa bệnh, trong đó phổ biến là kháng sinh. Nhất là những người thu nhập thấp thường tìm cách tự chữa để nhanh chóng quay lại guồng quay lao động. Hiểu biết sai lệch về sự vạn năng của kháng sinh đã khiến nhiều người đòi bác sĩ kê đơn cho mình. 62% người Việt Nam tin rằng kháng sinh chữa khỏi cảm lạnh và cảm cúm – vốn do virus gây ra và kháng sinh không có tác dụng. Một số bác sĩ đôi khi kê đơn kháng sinh vì áp lực từ bệnh nhân muốn khỏi ngay, dù biết là không cần thiết.
Thói quen tiết kiệm sai chỗ, tự ngưng thuốc khi thấy triệu chứng "đỡ hẳn" khiến nồng độ thuốc không đủ để quét sạch tàn dư vi khuẩn, khiến những con còn sống được "tôi luyện" kỹ càng.
Việc dùng kháng sinh ba không chữa nhiều loại nhiễm khuẩn khác nhau rất tùy tiện đã biến cơ thể người thành một "phòng thí nghiệm" hoàn hảo để vi khuẩn rèn khả năng đối phó với mọi nhiều loại kháng sinh khác nhau. Nhưng những "thí nghiệm" này không diễn ra trong điều kiện cô lập mà được lặp lại trên quy mô cả triệu người, trong một môi trường mà việc mua và đổi kháng sinh không cần chuyên môn gì và diễn ra quá dễ dàng.
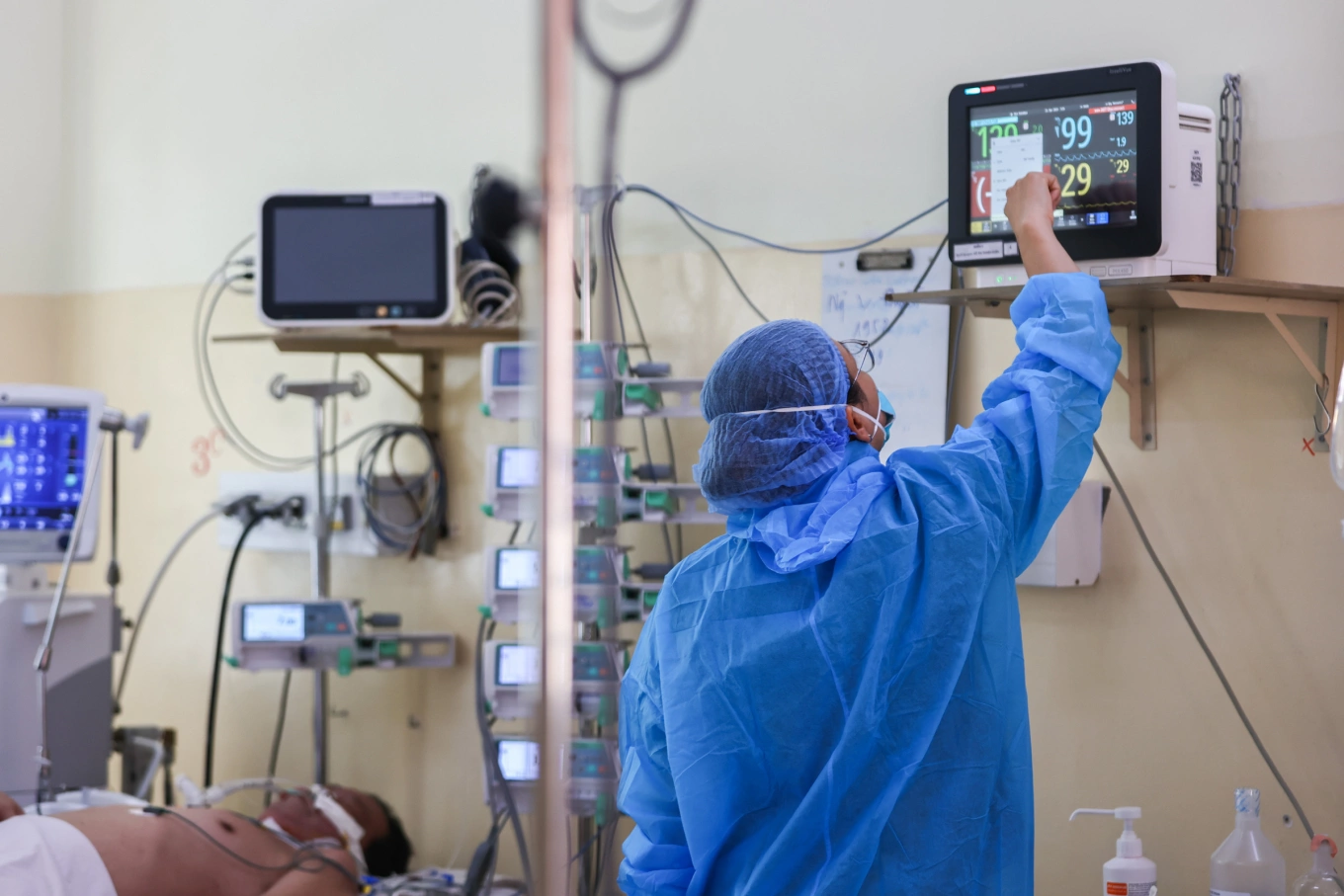
TS Nguyễn Trung Kiên cho biết trong bệnh viện, nhiễm khuẩn kháng kháng sinh thường dẫn đến thời gian điều trị dài hơn, buộc sử dụng các thuốc đắt tiền hơn và nguy cơ biến chứng cao hơn.
Vẫn thường có tình trạng khi điều trị các bệnh thông thường, do lo ngại bỏ sót các ca nhiễm khuẩn nặng, các bác sĩ chọn phương án "bao vây" vi khuẩn bằng những loại thuốc mạnh nhất ngay từ đầu. Viện Nghiên cứu Y khoa Woolcock Việt Nam (Đại học Sydney, Úc) đã tiến hành nghiên cứu tại 16 bệnh viện và nhận thấy tỷ lệ kê đơn kháng sinh rất cao, đặc biệt trong điều trị nhiễm trùng nhẹ, cúm, hoặc ngay cả khi không có bằng chứng nhiễm khuẩn.
"Kháng sinh phổ rộng được dùng dù không phải lúc nào cũng cần thiết. Các bệnh viện tuyến dưới thường thiếu năng lực thực hiện xét nghiệm vi sinh, dẫn đến bác sĩ phải điều trị theo kinh nghiệm", GS Nguyễn Thu Anh, Viện trưởng Viện Đại học Sydney Việt Nam, cũng là người đứng đầu nghiên cứu, gọi việc thiếu hệ thống xét nghiệm vi sinh là một cuộc chiến "điều trị trong bóng tối".
Theo một khảo sát tại Bệnh viện Nhi Trung ương, Bệnh viện Việt Tiệp và Bệnh viện Đa khoa Đồng Tháp, một nửa trong số hơn 300 bác sĩ được khảo sát cho biết thường xuyên phải kê đơn kháng sinh nhiều hơn mức cần thiết. Hệ quả tất yếu của việc đánh phủ đầu rộng hơn mục tiêu là vô tình hỗ trợ chính vi khuẩn sàng lọc tự nhiên, vi khuẩn yếu bị tiêu diệt, chỉ để lại những "kẻ sống dai", trong đó có các chủng vi khuẩn bệnh viện siêu kháng thuốc vô hiệu hóa hầu hết các loại kháng sinh, tiếp tục nhân lên và thống trị cộng đồng vi khuẩn.
Là người dành nhiều năm khảo sát hệ thống y tế Việt Nam, GS. Rogier van Doorn – Giám đốc OUCRU Hà Nội – hiểu rõ thực tế rằng hầu hết các bệnh viện tuyến dưới không có phòng thí nghiệm vi sinh lâm sàng khiến việc kê đơn kháng sinh trở thành một quyết định cảm tính dựa vào kinh nghiệm. Nhưng đây cũng là một thách thức với các nước đang phát triển: "Việc phủ các phòng thí nghiệm này tới mọi bệnh viện tuyến cơ sở sẽ rất tốn kém", ông nói.
Tình trạng thiếu thốn nguồn lực còn thể hiện rõ nét qua đội ngũ nhân sự. Trong khi các bệnh viện trung ương có đội ngũ dược sĩ lâm sàng và bác sĩ chuyên khoa nhiễm hùng hậu, thì tuyến cơ sở lại rất mỏng về nhân sự tư vấn tối ưu hóa điều trị.
"Nguồn lực giữa các tuyến y tế vốn không đồng đều", GS. Nguyễn Thu Anh nhấn mạnh tính đặc thù của Việt Nam so với các nước khác. Khoảng cách lớn về trình độ và trang thiết bị là một trong những nguyên nhân khiến hệ thống y tế chưa thể thay đổi đồng bộ quy trình quản lý và sử dụng kháng sinh trên diện rộng.
Quá tải bệnh nhân cũng là một rào cản rất khó kiểm soát nhiễm khuẩn hiệu quả. Thanh chắn giường, bàn, tay nắm cửa, vòi nước hoặc thiết bị y tế không được khử khuẩn tuyệt đối chứa hàng triệu vi khuẩn kháng thuốc dễ dàng lây chéo. Luồng bệnh nhân di chuyển dày đặc cũng khiến các chủng vi khuẩn bệnh viện đa kháng có cơ hội "di cư" từ bệnh nhân này sang bệnh nhân khác, khoa này sang khoa khác, từ bệnh viện này sang bệnh viện khác.
Đó cũng là con đường mà nhiều bệnh nhân như em Minh đã đi qua – từ một nhiễm trùng có thể kiểm soát, trở thành cuộc chiến sống còn với những vi khuẩn gần như nhờn mọi loại thuốc.
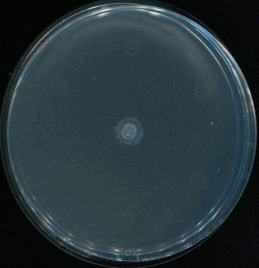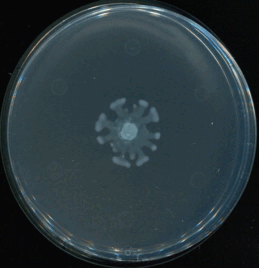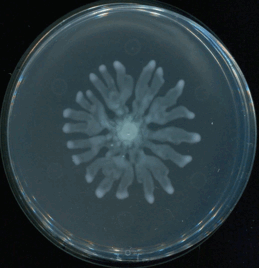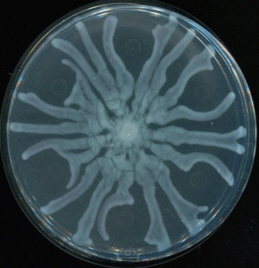
Khi cả hành vi cá nhân và cách vận hành của hệ thống cùng tạo áp lực chọn lọc, vi khuẩn gần như được "huấn luyện" liên tục để thích nghi.
Những viên thuốc nhỏ bé quen thuộc, từ Amoxicillin trị viêm họng, Peniciline điều trị nhiều loại nhiễm trùng, đến kem bôi trị mụn trứng cá v.v. vốn là những cứu tinh của cả loài người.
Kháng sinh có khả năng đánh vào những điểm yếu chí mạng của vi khuẩn. Một số loại trực tiếp phá hủy thành tế bào, khiến vi khuẩn không còn lớp bảo vệ và tự vỡ tan. Những loại khác lại thâm nhập vào bên trong để khóa bộ máy sao chép DNA hoặc ngắt dây chuyền sản xuất protein nuôi sống vi khuẩn. Khi các hoạt động sống cơ bản bị đình trệ, vi khuẩn không thể nhân bản và nhanh chóng bị tiêu diệt.

Nhưng ít ai biết rằng, khi loài người có khả năng khắc chế vi khuẩn chết người, cũng là ngày chúng ta kích thích loài nhỏ bé này "khai phá" những khả năng chưa từng xuất hiện trước đó. Sự tiện lợi và phổ biến của kháng sinh đã vô tình mở ra một đại dịch mới mang tên "kháng kháng sinh" thách thức thành quả nghiên cứu một thế kỷ của hàng vạn nhà khoa học.
Mỗi mililit dịch cơ thể giống như một xã hội thu nhỏ của hàng triệu vi khuẩn không đứng yên mà liên tục ngọ nguậy sinh sôi, trao đổi chất và thậm chí "trò chuyện" phối hợp tấn công, hay cạnh tranh, chọn lọc không ngừng nghỉ. Trong một thế kỷ bị kháng sinh tìm diệt, vi khuẩn vận dụng lịch sử cả tỷ năm sinh tồn đó để vô hiệu hóa thuốc, bằng một hệ thống phòng vệ đa tầng.
TS Nguyễn Trung Kiên giải thích, chiến lược thường thấy nhất là chúng tiết ra các enzyme để phá hủy cấu trúc kháng sinh, khiến thuốc không còn tác dụng. Một số vi khuẩn còn thay đổi lớp vỏ của mình để thuốc không thể xâm nhập vào bên trong. Ngay cả khi thuốc đã lọt được qua lớp vỏ, vi khuẩn vẫn còn một hệ thống "máy bơm đẩy" (efflux pumps) hoạt động liên tục để thải loại kháng sinh ngược trở lại môi trường, ngăn chặn việc tích tụ nồng độ thuốc đủ cao. Thậm chí, vi khuẩn có thể thay đổi cấu trúc bên trong của mình, khiến thuốc không còn khả năng nhắm trúng đích.
Khi gặp môi trường khắc nghiệt, một số vi khuẩn có chiến lược "ẩn mình" bằng cách "ngủ đông", tạm ngừng chuyển hóa để tránh xa tầm ngắm của kháng sinh vốn chỉ nhắm vào các tế bào đang hoạt động. Chúng cũng có thể tập hợp thành những "cộng đồng" bảo vệ nhau chặt chẽ gọi là biofilm, có lớp chất nhầy bao bọc như một pháo đài ngăn chặn kháng sinh xâm nhập, để trú ẩn trong các vị trí hiểm hóc của cơ thể là các mô cơ hay xương ở nơi máu khó lưu thông. Chờ khi nồng độ thuốc giảm xuống, những vi khuẩn sống sót sẽ hoạt động trở lại, khôi phục thành một quần thể mới khó diệt hơn trước.

Khi môi trường kháng sinh xuất hiện, sự đa dạng về di truyền giúp một phần vi sinh vật trong quần thể sống sót. Những vi khuẩn này không chỉ nhân lên mà còn có thể chia sẻ "kinh nghiệm" kháng thuốc cho những con vi khuẩn khác qua các đoạn gene di truyền. Mỗi lần phơi nhiễm với thuốc là một lần vi khuẩn được rèn luyện để trở nên "ranh ma" hơn.
Vì vậy, "mọi hành động sử dụng kháng sinh – dù là vì lý do gì – đều góp phần vào sự xuất hiện của đề kháng kháng sinh ở vi khuẩn và sự lây lan của những vi khuẩn này", GS Rogier van Doorn cho biết.
Vi khuẩn không tự nhiên trở nên nguy hiểm nhanh chóng đến vậy. Tốc độ tiến hóa của chúng đang được thúc đẩy bởi chính cách con người sử dụng kháng sinh, quyết định điều trị, cơ sở điều trị và "điểm mù" nhà thuốc. Điều này cũng đồng nghĩa, nếu muốn làm chậm lại cuộc đua này, không thể chỉ trông chờ vào việc thay đổi hành vi cá nhân mà đòi hỏi những can thiệp ở cấp hệ thống, đặc biệt là cách kháng sinh được phân phối và kiểm soát.
Nhưng kháng sinh, dù là thuốc trị bệnh hiểm nghèo, cũng chỉ là một loại hàng hóa tuân theo các nguyên tắc tối thượng của thị trường.
Đây có thể là điều ít được nói đến, nhưng thực tế là nhà cung cấp thuốc cũng cần "chạy" doanh số. Với mạng lưới 60.000 cơ sở khắp cả nước, các nhà thuốc tư nhân đang nắm giữ 'huyết mạch' cung ứng 78% lượng kháng sinh tiêu thụ. 90% các giao dịch này diễn ra trong tình trạng thả nổi – thuốc được bán trao tay mà không cần bất kỳ đơn kê nào từ bác sĩ.

Nghiên cứu của OUCRU cũng hé lộ nhiều nhà cung cấp thuốc đang bao biện cho sai phạm bán thuốc không cần kê đơn bằng cách tự phân loại "kháng sinh yếu". Họ cho rằng các dòng thuốc phổ biến như Ampicillin hay Chloramphenicol là "nhẹ" nên có thể bán tự do mà không cần đơn, thậm chí dùng chung cho cả vật nuôi.
"Mặc dù các quy định [về kiểm soát kháng sinh] đã có, nhiều nhà thuốc vẫn bán do áp lực doanh số". GS Nguyễn Thu Anh cho biết.
Khi chúng tôi đi phỏng vấn viết bài này, một dược sĩ cũng kể áp lực: "Khách hay đến mua kháng sinh mà không có đơn (thuốc), hỏi đơn thuốc đâu thì khách than nhiêu khê thế thì tôi ra chỗ khác mua cho nhanh!’.
Tâm lý phải bán, cạnh tranh để tránh thua lỗ cũng phản ánh trong các báo cáo gần đây. Các dược sĩ cho biết họ tiếp tục bán thuốc kháng sinh không cần kê đơn do áp lực bị thua lỗ. Nhiều nhà thuốc cho biết kháng sinh chiếm một phần đáng kể trong tổng số thuốc bán ra, dao động từ 20% đến 40% doanh thu.
Tỷ lệ dùng thuốc kháng sinh ở người Việt đã tăng hơn gấp đôi từ năm 2016 đến 2023 – đưa Việt Nam thành nước có tỷ lệ tiêu thụ kháng sinh ở người thuộc hàng cao nhất trong số các nước có thu nhập thấp và trung bình, với 54 liều thuốc mỗi ngày trên 1.000 người dân.
Tất cả nguyên nhân tích lũy và có tính hệ thống đẩy chúng ta vào cuộc chạy đuổi theo sau vi khuẩn. Cuộc đua không cân sức ấy gây gánh nặng y tế dai dẳng lên từng người bệnh và cả nền kinh tế.
*Tên của các bệnh nhân trong bài đã thay đổi.
(Đọc tiếp kỳ 2: Nghịch lý 'bom nổ chậm' kháng kháng sinh)
---
Lời cảm ơn: Xin cảm ơn TS. Nguyễn Trung Kiên, GS. Nguyễn Thu Anh, NCS Trịnh Hoàng Duy, GS. Rogier van Doorn, TS. Sonia Lewycka, Đơn vị Nghiên cứu Lâm sàng Đại học Oxford (OUCRU), Viện Nghiên cứu Y khoa Woolcock Việt Nam (Đại học Sydney, Úc) và các bác sĩ ở hai bệnh viện tuyến đầu đã theo sát, hỗ trợ kỹ thuật để Tia Sáng thực hiện chuyên đề này.
Nguồn tham khảo:
1. Craig, D. (2002) Familiar Medicine: Everyday Health Knowledge and Practice in Today’s Vietnam. University of Hawai’i Press. Available at: http://www.jstor.org/stable/j.ctvvn0sc
2. Jacobs, A. (2024) ‘The global threat of antibiotic resistance’, The New York Times. Available at: https://www.nytimes.com/2024/09/26/health/united-nations-drug-resistance-antibiotics.html
3. Klein, E.Y., Impalli, I., Poleon, S., et al. (2024) ‘Global trends in antibiotic consumption during 2016–2023 and future projections through 2030’, Proceedings of the National Academy of Sciences of the United States of America, 121(49), e2411919121. Available at: https://doi.org/10.1073/pnas.2411919121
4. McKinn, S., Trinh, D.H., Drabarek, D., et al. (2021) ‘Drivers of antibiotic use in Vietnam: implications for designing community interventions’, BMJ Global Health, 6, e005875. Available at: https://doi.org/10.1136/bmjgh-2021-005875
5. Nguyen, H.H., Ho, D.P., Vu, T.L.H., et al. (2019) ‘"I can make more from selling medicine when breaking the rules" – understanding the antibiotic supply network in a rural community in Viet Nam’, BMC Public Health, 19, p. 1560. Available at: https://doi.org/10.1186/s12889-019-7812-z
6. Nguyen, N.V., Do, N.T.T., Nguyen, C.T.K., et al. (2020) ‘Community-level consumption of antibiotics according to the AWaRe (Access, Watch, Reserve) classification in rural Vietnam’, JAC-Antimicrobial Resistance, 2(3), dlaa048. Available at: https://doi.org/10.1093/jacamr/dlaa048
7. Pham, M.H., Hoi, L.T., Beale, M.A., et al. (2023) ‘Evidence of widespread endemic populations of highly multidrug resistant Klebsiella pneumoniae in hospital settings in Hanoi, Vietnam: a prospective cohort study’, The Lancet Microbe, 4(4), pp. e255–e263. Available at: https://doi.org/10.1016/S2666-5247(22)00338-X
8. Roberts, L., Hoi, L., Khokhar, F., et al. (2022) ‘Genomic characterisation of multidrug-resistant Escherichia coli, Klebsiella pneumoniae, and Acinetobacter baumannii in two intensive care units in Hanoi, Viet Nam: a prospective observational cohort study’, The Lancet Microbe, 3, pp. E857–E866
9. Trinh Hoang, D., et al. (2024) ‘‘When I tried to explain, they shouted back at me!’: exploring how community pharmacists navigate tensions implementing antimicrobial stewardship in Vietnam’, Critical Public Health, 34(1), pp. 1–14. Available at: https://doi.org/10.1080/09581596.2024.2303421
10. Ulaya, G., Nguyen, T.C.T., Vu, B.N.T., et al. (2022) ‘Awareness of antibiotics and antibiotic resistance in a rural district of Ha Nam Province, Vietnam: a cross-sectional survey’, Antibiotics, 11(12), p. 1751. Available at: https://doi.org/10.3390/antibiotics11121751
11. Vu, H.T.L., Pham, T.T.T., Duong, Y.H., et al. (2024) ‘Antibiotic prescribing practices of medical doctors in a resource-limited setting and the influence of individual perceptions and stewardship support: a survey in three tertiary hospitals in Vietnam’, JAC-Antimicrobial Resistance, 6(2), dlae064. Available at: https://doi.org/10.1093/jacamr/dlae064
12. Vu, T.V.D., Choisy, M., Do, T.T.N., et al. (2021) ‘Antimicrobial susceptibility testing results from 13 hospitals in Viet Nam: VINARES 2016–2017’, Antimicrobial Resistance & Infection Control, 10, p. 78. Available at: https://doi.org/10.1186/s13756-021-00937-4
13. World Health Organization (WHO) (2020) Pharmacists per 10,000 population. The Global Health Observatory. Available at: https://www.who.int/data/gho/data/indicators/indicator-details/GHO/pharmacists-(per-10-000-population)
14. Zawahir, S., Le, H., Nguyen, T., et al. (2022) ‘Inappropriate supply of antibiotics for common viral infections by community pharmacies in Vietnam: a standardised patient survey’, The Lancet Regional Health – Western Pacific, 23
15. https://tiasang.com.vn/chong-lai-vi-khuan-khang-khang-sinh-cuoc-dua-khong-can-suc-4973596.html